
コラム COLUMN
膝 正座ができないのはなぜ?膝の痛みの原因と曲げやすくする対策を整形外科専門医が解説
最近、法事や習い事の場、あるいは自宅での団らんの際、「本当は正座をしたいけれど、膝が痛くてどうしてもできない」とお悩みではありませんか?
以前は当たり前にできていたことが、ある日を境に苦痛に変わってしまうのは、とても寂しく、また不安なものですよね。私のクリニックにも、50代から80代の多くの患者さんが、正座ができないという切実な悩みを持って来院されます。
「もう年だから仕方がない」と諦めてしまう方もいらっしゃいますが、実はその痛みには明確な理由があり、適切な対策を講じることで、膝の曲がり具合を改善したり、痛みを和らげたりすることは十分に可能です。
今回は、整形外科専門医の視点から、膝を曲げると痛む原因や、日常生活で取り入れられる改善策、そして病院で行われる治療法について、専門用語を控えめにして分かりやすくお伝えしていきます。
この記事の内容
なぜ膝を深く曲げると痛むのか?よくあるお悩み
正座という姿勢は、実は人間の関節にとって非常に大きな負担がかかる動作です。膝を140度以上という深い角度まで折り曲げ、その上から自分の体重のほとんどを乗せるわけですから、膝関節には想像以上の圧力がかかっています。
診察室では、患者さんからこのような声をよく耳にします。
法事で自分だけ椅子を用意してもらうのが申し訳ない。 膝の裏側が何かつまったような感じがして、曲げきれない。 お皿の周辺が突っ張るような痛みがあって、怖くて曲げられない。 立ち上がるときに激痛が走り、何かに捕まらないと動けない。
このように、正座ができないという悩みの中にも、膝の前側が痛い、裏側が重だるい、内側がズキっとするなど、人によって症状はさまざまです。
膝は、大腿骨(太ももの骨)と脛骨(すねの骨)が組み合わさり、その表面を軟骨という滑らかなクッションが覆っています。このクッションがスムーズに動くことで、私たちは痛みを感じずに膝を曲げ伸ばしできるのです。しかし、何らかの理由でこのメカニズムに不具合が生じると、正座のような深い屈曲ができなくなってしまいます。
膝が曲がらない、痛むときに考えられる主な原因
正座ができない原因として最も多いのは、やはり関節の経年変化によるものです。具体的にどのようなことが膝の中で起きているのか、いくつかの代表的な疾患を挙げて説明します。
変形性膝関節症(へんけいせいしずかんせつしょう)
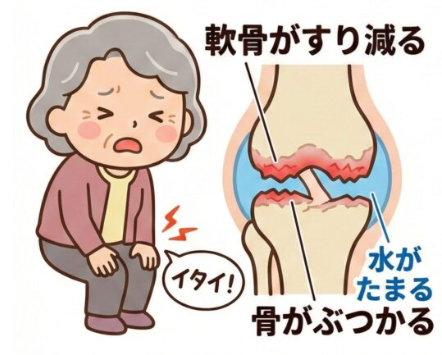
50代以降で正座ができなくなる原因の第一位は、この変形性膝関節症です。これは、長年の使用によって膝の軟骨がすり減り、関節の中に炎症が起きる病気です。
軟骨が減ると、骨と骨の隙間が狭くなります。すると、膝を深く曲げたときに骨同士がぶつかりやすくなったり、関節を包んでいる膜(滑膜)が刺激されて痛みを感じたりします。また、炎症が起きると関節の中に水(関節液)が溜まることがありますが、これも正座を妨げる大きな要因です。水が溜まると膝の中の圧力が高まるため、風船を無理やり押しつぶすような抵抗感が生まれ、正座をしようとすると強い痛みや張りを感じるのです。
半月板(はんげつばん)の損傷
膝の中には、軟骨の他にも半月板という三日月型のクッションが存在します。この半月板が加齢によってもろくなったり、無理な力がかかって傷ついたりすると、膝を曲げたときに痛みが生じます。
特に、膝の裏側や内側に「何かが挟まったような痛み」がある場合は、半月板が正座の動作中にうまく逃げ場を失い、関節に挟まっている可能性があります。
関節周りの組織の硬さ
骨や軟骨だけでなく、筋肉や腱、関節を包む袋(関節包)が硬くなっていることも無視できません。
膝を曲げるためには、膝の前面にある大腿四頭筋(太ももの筋肉)が柔軟に伸びる必要があります。逆に膝の後ろ側の筋肉が縮こまっていると、それがストッパーとなって深く曲がることができません。長期間、膝を深く曲げない生活を続けていると、これらの組織が徐々に固まっていき、いざ正座をしようとしたときに「物理的に曲がらない」という状態になってしまいます。

膝の痛みを改善し、正座に近づくための対策
「もう一度、正座ができるようになりたい」という目標を持つことは素晴らしいことです。一気に正座を目指すのではなく、まずは膝の負担を減らし、可動域(動かせる範囲)を広げることから始めましょう。
日常生活での工夫:床の生活から椅子の生活へ
まずお伝えしたいのは、無理に正座を繰り返さないことです。痛みを我慢して無理に曲げようとすると、かえって炎症を悪化させてしまいます。
生活スタイルを「床に座る」形から「椅子に座る」形へシフトすることをおすすめします。どうしても正座が必要な場面では、正座椅子(お尻の下に置く小さな台)を活用しましょう。これを使うだけで、膝への荷重が劇的に減り、関節への負担を抑えながら正座に近い姿勢をとることができます。
太ももの筋力トレーニング
膝を守るためには、天然のサポーターである筋肉を鍛えることが不可欠です。特に太ももの前側の筋肉(大腿四頭筋)を鍛えると、膝関節が安定し、歩行時や立ち上がり時の痛みが軽減します。
椅子に座った状態で、片足をゆっくりと水平に持ち上げ、5秒間キープして下ろす。これを左右10回ずつ繰り返すだけでも効果があります。これならテレビを見ながらでも、膝に負担をかけずに行えますね。
お風呂上がりのストレッチ
筋肉が温まっているお風呂上がりは、ストレッチに最適なタイミングです。膝を伸ばすストレッチだけでなく、太ももの前側を優しく伸ばす運動を取り入れましょう。
ただし、痛みがあるときは無理をせず、「気持ちいい」と感じる範囲で止めるのが鉄則です。少しずつ、ゆっくりと関節の柔軟性を取り戻していきましょう。

医療機関で行う一般的な治療法(保存療法)
セルフケアだけでは改善が難しい場合、整形外科では以下のような治療(保存療法)を行い、痛みのコントロールと機能回復を目指します。
ヒアルロン酸の関節注射
変形性膝関節症の治療として広く行われているのが、ヒアルロン酸の注射です。ヒアルロン酸はもともと関節液に含まれている成分で、潤滑油のような役割を果たします。これを補充することで、関節の動きを滑らかにし、痛みを和らげ、軟骨のさらなる摩耗を防ぐ効果が期待できます。
薬物療法と外用薬
痛みが強い時期には、消炎鎮痛剤(飲み薬や貼り薬、塗り薬)を使用して炎症を抑えます。最近では、胃への負担が少ない飲み薬や、経皮吸収に優れた塗り薬など、多くの選択肢があります。痛みを我慢しすぎると、かえって体が変な方向に固まってしまうため、薬を適切に使って痛みをコントロールすることは非常に重要です。
物理療法とリハビリテーション
電気を当てたり、温めたりすることで血流を改善し、筋肉のこわばりをほぐします。また、理学療法士による専門的なリハビリでは、個々の身体の状態に合わせた運動指導を受けることができます。自分では気づかなかった「歩き方の癖」などを修正することで、膝への負担を減らすことができます。
よくある質問・誤解への回答
膝の痛みに関して、患者さんからよくいただく質問にお答えします。
1 痛みがあるときは、できるだけ動かさないほうがいいのでしょうか?
激しい炎症が起きていて、熱を持っていたり腫れていたりする時期(急性期)は安静が必要ですが、それ以外の時期は「痛みのない範囲で動かす」ことが推奨されます。
動かさないでいると、関節を支える筋肉が衰え、関節自体もどんどん硬くなってしまいます。これを拘縮(こうしゅく)と呼びます。専門医のアドバイスを受けながら、適切な運動を続けることが、将来的に歩けなくなるリスクを減らす鍵となります。
2 膝のサポーターは毎日つけても大丈夫ですか?
はい、大丈夫です。サポーターには、関節を保温して血流を良くする効果や、グラつきを抑えて安心感を与える効果があります。
ただし、サポーターに頼りすぎて筋肉を使わなくなってしまうのは避けたいところです。外出時や家事で動くときには装着し、寝るときやリラックスしているときは外すなど、メリハリをつけて使用すると良いでしょう。また、締め付けすぎない自分に合ったサイズを選ぶことも大切です。
3 痛みが取れない場合、やはり手術しかないのでしょうか?
手術はあくまで最終的な手段です。現在は、保存療法(注射、リハビリ、薬)が非常に進化しており、多くの方が手術を受けずに日常生活を楽に過ごせるようになっています。
まずは現在の膝の状態を正確に診断し、自分に合った治療の組み合わせを見つけることが大切です。最近では、手術を回避するための新しい選択肢も増えていますので、諦める前にまずは一度、専門医に相談してみてください。

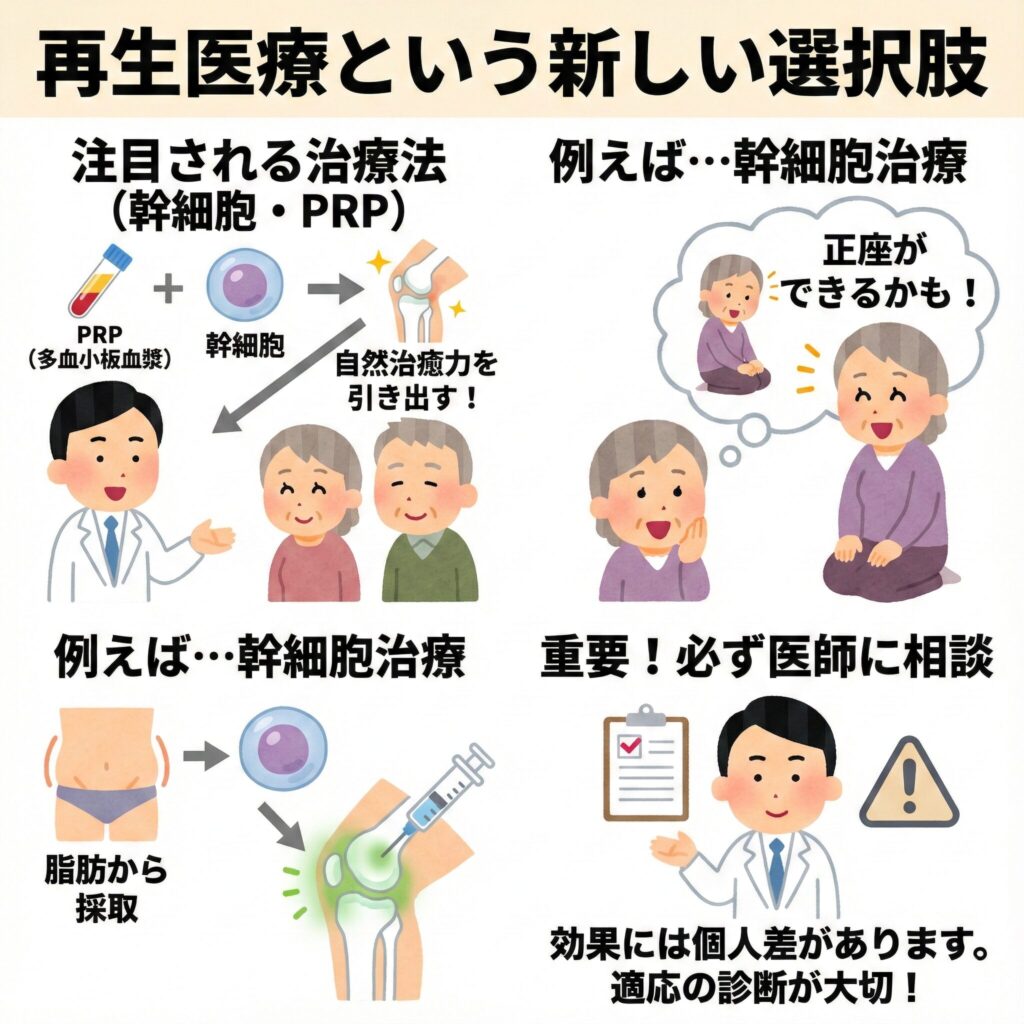
再生医療という新しい選択肢
近年では、従来の治療に加えて再生医療という新しい選択肢も登場しています。特に、幹細胞治療やPRP(多血小板血漿)治療といった方法は、体の自然治癒力を引き出して関節の修復を促す治療法として注目されています。
例えば、脂肪から採取した幹細胞を関節に注入する治療では、変性した軟骨の修復や再生が期待できます。これにより、「もう正座はできないかも…」とあきらめていた方が、再び正座ができるようになったケースもあります。
ただし、再生医療はすべての症例に効果があるわけではないため、適応の有無をしっかり診断してもらうことが重要です。
まとめ:年齢のせいにせず、一歩踏み出しましょう
「正座ができないのは、年をとったから当たり前」 そう思って、大好きな趣味や旅行を諦めてしまっていませんか?
確かに、年齢とともに関節の変化は起こります。しかし、医学的なアプローチや日々のちょっとした習慣の改善で、膝の痛みは十分に和らげることができます。正座ができるようになるまで回復する方もいれば、正座は難しくても痛みを忘れて歩けるようになる方もいらっしゃいます。
大切なのは、一人で悩まずに、今の自分の膝がどのような状態なのかを知ることです。膝の痛みが軽くなれば、心も軽くなり、毎日のお出かけがもっと楽しくなるはずです。
私たちは、皆さんが自分らしい生活を取り戻せるよう、全力でサポートいたします。少しでも膝に違和感があるときは、どうぞお気軽に整形外科の門を叩いてみてくださいね。
札幌ひざのセルクリニックでは、患者様の症状に合わせた適切な診断と治療計画のご提案をしております。ひざだけでなく、肩、股関節等の関節、また長引く腰痛などの慢性疼痛の治療も行っております。西18丁目駅徒歩2分、札幌医大目の前にありますので、お気軽に御相談下さい。
院長 川上公誠
(プロフィール)
監修 川上 公誠(整形外科専門医)
札幌ひざのセルクリニック院長
岐阜大学医学部卒業。母が人工関節手術で痛みから解放された経験をきっかけに整形外科医を志し、これまでに人工関節置換術を含む手術を5,000件以上手がけてきました。手術が難しい高齢者や合併症のある方にも寄り添える治療を模索する中で再生医療と出会い、その効果に確信を得て、2024年に「札幌ひざのセルクリニック」を開院。注射のみで改善が期待できるこの先進的な治療を、北海道中に届けたいという想いで、関節に特化した再生医療を提供しています。


各種ご相談やご予約はこちら
- ひざの痛みに関する相談
- セカンドオピニオンの相談
- 再生医療に関する相談
- MRI検査のご予約














