
コラム COLUMN
膝 手術しかないと言われた膝の痛みをあきらめない!整形外科専門医が教える手術を回避するための第3の選択肢

「先生、もう私の膝は手術するしかないのでしょうか?」
診察室でそう肩を落として相談される患者さんは少なくありません。他の病院で「骨がすり減って、もう末期の状態です。人工関節にするしかありませんね」と言われ、大きなショックを受けて私の元へ来られるのです。
50代、60代、そして80代。年齢はさまざまですが、皆さん共通して「できれば手術はしたくない」「自分の足でいつまでも歩きたい」という切実な願いを持っています。手術は確かに有効な手段の一つですが、生活環境や体力、あるいは心の準備が整っていない中で決断を下すのは、とても勇気がいることですよね。
実は、医学の世界では「手術」か「我慢(従来の治療)」かという2択だけではありません。その間にある「第3の選択肢」とも呼べる道が存在します。
この記事では、膝の痛みに悩む多くの方を診てきた整形外科専門医の視点から、手術を回避し、痛みを抱えながらも前向きに生活していくための知識と具体的な対策をお伝えします。
この記事の内容
なぜ膝が痛むのか?その背景にあるもの
膝の痛みを抱える方の多くは、階段の上り下りでヒヤッとしたり、椅子から立ち上がる瞬間に顔をしかめたりといった経験があるはずです。特に50代を過ぎた頃から増えてくるのが、変形性膝関節症(へんけいせいひざかんせつしょう)という病気です。
私たちの膝関節は、大腿骨(太ももの骨)と脛骨(すねの骨)が組み合わさり、その表面を滑らかな軟骨が覆っています。この軟骨がいわば「クッション」の役割を果たし、歩く時の衝撃を和らげてくれています。
しかし、長年の使用や筋力の低下、体重の増加などによって、このクッションが少しずつすり減っていきます。すると、関節の中で炎症が起き、痛みが生じるようになるのです。
ここで大切なのは、痛みを感じているのは「すり減った軟骨そのもの」ではないということです。実は軟骨には神経が通っていません。では、どこが痛んでいるのかというと、関節を包んでいる膜(滑膜)の炎症や、骨の表面、さらには膝を支える筋肉や腱の緊張が主な原因なのです。
つまり、骨が変形しているからといって、必ずしも絶望する必要はありません。炎症を抑え、膝を支える力を整えることができれば、痛みはコントロールできる可能性が高いのです。
従来の治療と手術、その間にある課題
一般的に、整形外科を受診するとまずは以下のような治療が行われます。
- 湿布や塗り薬での消炎鎮痛
- 飲み薬(痛み止め)の服用
- ヒアルロン酸の関節内注射
- 電気治療や温熱療法などの物理療法
これらは「保存療法」と呼ばれ、体にメスを入れずに症状を和らげる素晴らしい方法です。しかし、中には「何ヶ月も注射を打っているけれど、その場しのぎでちっとも良くならない」「薬を飲むと胃が荒れてしまう」と限界を感じている方もいらっしゃいます。
一方で、病院から提案される「手術(人工関節置換術など)」は、痛みの根本を取り除く強力な手段ですが、入院期間が必要ですし、リハビリにも時間がかかります。「まだそこまでの決心がつかない」という方が、治療の迷子になってしまうケースが非常に多いのが現状です。
そこで注目していただきたいのが、従来の保存療法をより強化し、体の機能を根本から見直す「攻めの保存療法」という考え方、つまり第3の選択肢です。

手術を回避するための「第3の選択肢」とは
第3の選択肢とは、単に痛みを抑えるだけでなく、膝の環境を整えて「自分で動かせる体」を取り戻すための包括的なアプローチを指します。具体的には、以下の3つの柱を組み合わせていきます。
1. 徹底した生活環境の見直し
膝にかかる負担は、日常生活のちょっとした工夫で劇的に減らすことができます。
例えば、床に座る生活(和式)から椅子に座る生活(洋式)への切り替えです。正座や立ち座りの動作は、膝に対して体重の数倍の負荷をかけます。これをベッドや椅子、ソファの生活に変えるだけで、膝の炎症が落ち着くことは珍しくありません。
また、靴選びも重要です。クッション性の高い靴や、足のアーチをサポートするインソール(足底板)を使用することで、歩行時の衝撃を分散させることができます。
2. 専門的な運動療法(リハビリテーション)
「膝が痛いから動かさない」というのは、実は逆効果になることが多いのです。動かさないことで周りの筋肉が痩せ、関節が硬くなり、さらに痛みが強まるという悪循環に陥ります。
第3の選択肢における運動療法は、単なる筋トレではありません。膝を支える「内側広筋(ないそくこうきん)」という太ももの内側の筋肉をピンポイントで鍛えたり、股関節や足首の柔軟性を高めて膝の身代わりをさせたりする、戦略的なリハビリです。
3. 正確な診断に基づく機能改善
一口に「膝の痛み」と言っても、痛みの原因は人それぞれです。関節の中が悪いのか、外側の筋肉が固まっているのか。整形外科専門医が細かく診断し、適切な部位に適切な処置を行うことで、手術を宣告されたような方でも「これなら歩ける」という状態まで改善できるケースは多々あります。

自宅でできる!膝を救う簡単ストレッチと習慣
今日からすぐに始められる、膝に優しい習慣をご紹介します。無理のない範囲で、毎日のルーチンに取り入れてみてください。
太ももの前側を鍛える「脚上げ運動」
仰向けに寝て、片方の膝を立てます。もう片方の足を伸ばしたまま、床から10〜20センチほど持ち上げます。そのまま5秒間キープして、ゆっくり下ろします。これを左右10回ずつ繰り返しましょう。これだけで、膝を支える天然のサポーターである大腿四頭筋が刺激されます。
お皿のマッサージ
膝の「お皿(膝蓋骨)」がスムーズに動かないと、痛みが出やすくなります。椅子に座って足を伸ばし、リラックスした状態でお皿を上下左右に優しく動かしてあげましょう。お皿の周りの組織がほぐれると、膝の曲げ伸ばしが楽になることがあります。
たんぱく質を意識した食事
筋肉を作るためには、材料となるたんぱく質が欠かせません。肉、魚、卵、大豆製品を毎食バランスよく摂るようにしましょう。筋肉量が増えることは、膝への負担を減らすことに直結します。

よくある質問・誤解への回答
膝の痛みについて、患者さんからよくいただく質問にお答えします。
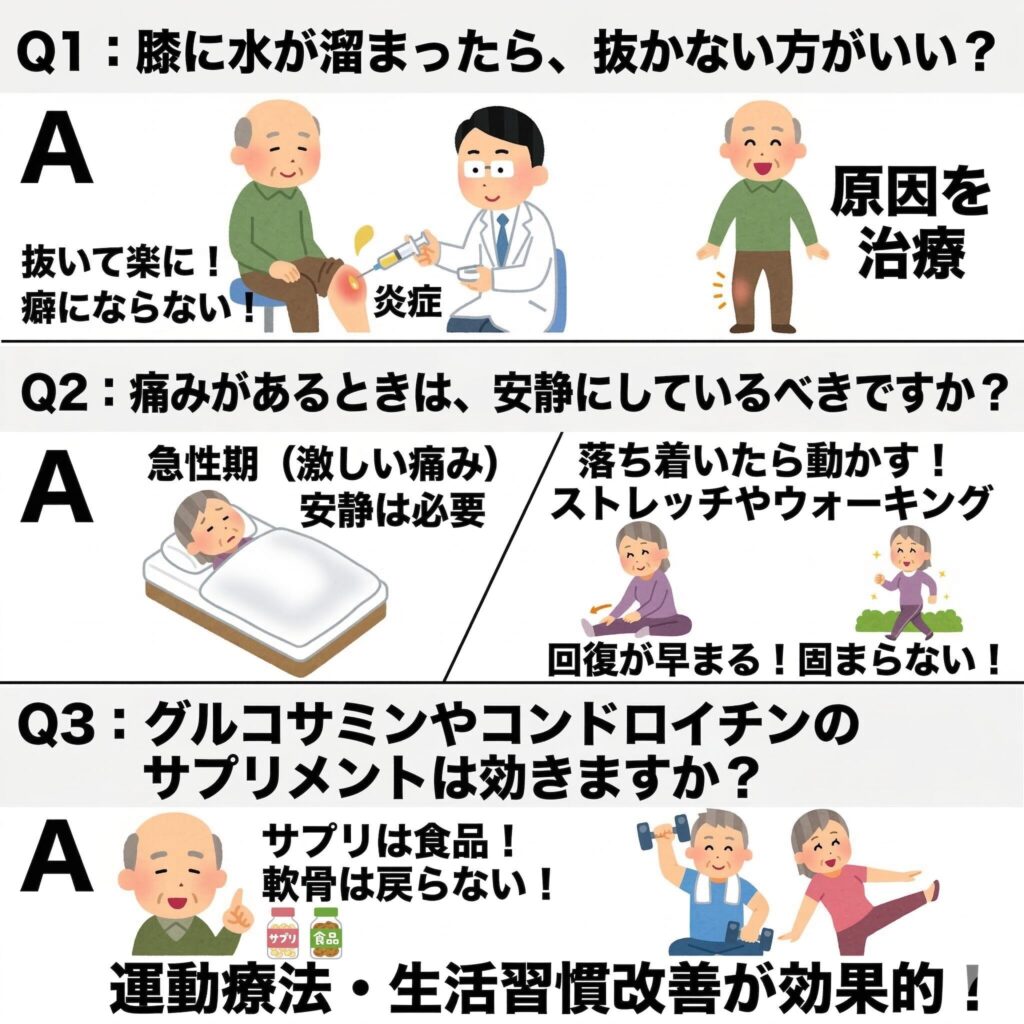
Q1:膝に水が溜まったら、抜かない方がいいのでしょうか?
A:水(関節液)を抜くと癖になると言われることがありますが、それは誤解です。水が溜まるのは関節の中で炎症が起きているサインです。溜まりすぎた水は関節を圧迫してさらなる痛みを引き起こすため、抜くことで痛みが楽になり、炎症も治まりやすくなります。大切なのは「なぜ水が溜まるのか」という原因を治療することです。
Q2:痛みがあるときは、安静にしているべきですか?
A:激しい痛みや熱感がある「急性期」は安静が必要ですが、落ち着いてきたら無理のない範囲で動かすことが推奨されます。全く動かさないと関節が固まってしまう(拘縮)ため、痛みの出ない範囲でのストレッチやウォーキングは、むしろ回復を早めてくれます。
Q3:グルコサミンやコンドロイチンのサプリメントは効きますか?
A:サプリメントはあくまで「食品」であり、すり減った軟骨を元に戻す薬ではありません。中には「楽になった気がする」という方もいらっしゃいますが、医学的な治療の代わりにはならないと考えた方が良いでしょう。サプリメントに頼るよりも、適切な運動療法や生活習慣の改善の方が、膝の健康への効果は高いと言えます。
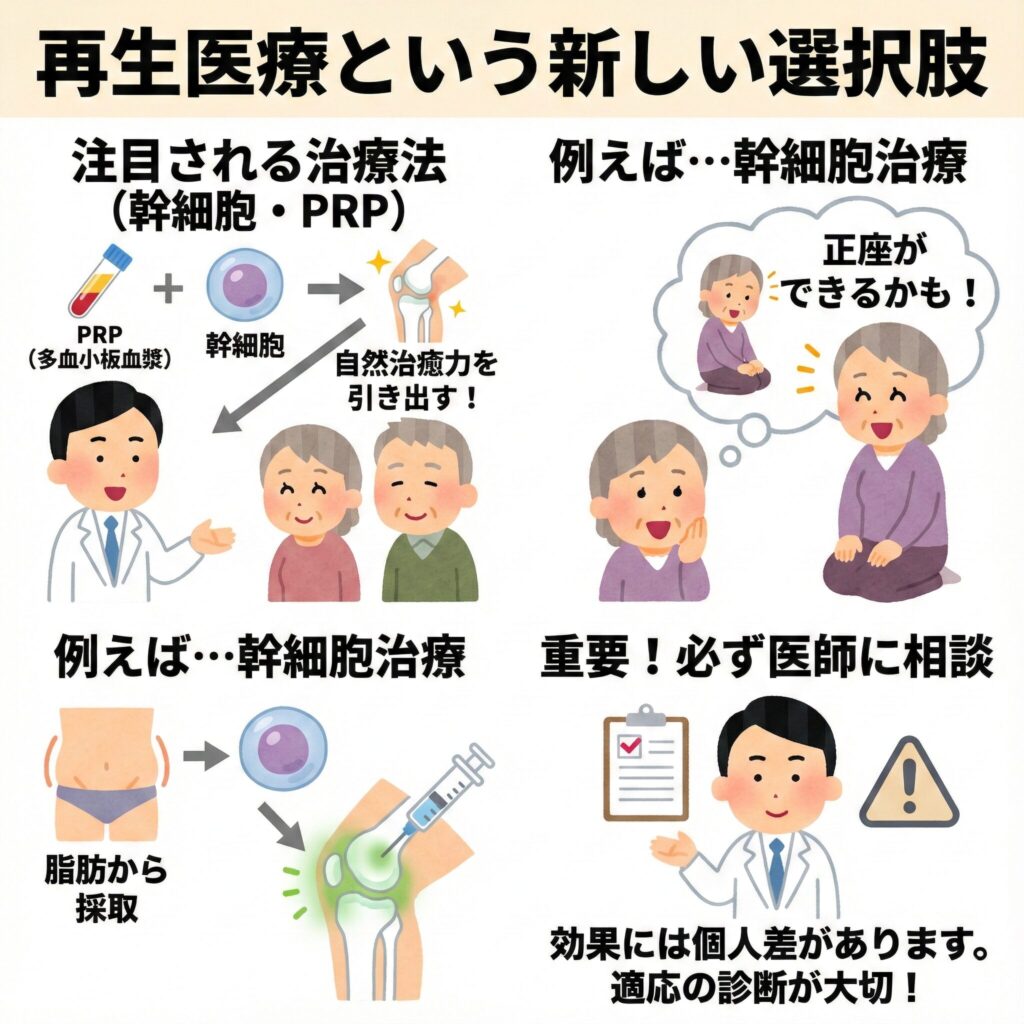
再生医療という新しい選択肢
近年では、従来の治療に加えて再生医療という新しい選択肢も登場しています。特に、幹細胞治療やPRP(多血小板血漿)治療といった方法は、体の自然治癒力を引き出して関節の修復を促す治療法として注目されています。
例えば、脂肪から採取した幹細胞を関節に注入する治療では、変性した軟骨の修復や再生が期待できます。これにより、「もう正座はできないかも…」とあきらめていた方が、再び正座ができるようになったケースもあります。
ただし、再生医療はすべての症例に効果があるわけではないため、適応の有無をしっかり診断してもらうことが重要です。
まとめ:年齢のせいと諦めず、一歩踏み出しましょう
「もう年だから」「骨が変形しているから」という言葉で、大好きな旅行や趣味を諦めてしまっていませんか?
確かに加齢による変化は避けられませんが、医学は日々進歩しています。手術という大きな決断をする前に、まだできることはたくさんあります。今回ご紹介した「第3の選択肢」は、あなたの体が本来持っている力を引き出し、膝との上手な付き合い方を見つけるための道です。
膝の痛みがなくなれば、心も軽くなり、お出かけが楽しくなります。孫と一緒に散歩に行ける、自分の足で買い物に行ける。そんな当たり前の日常を取り戻すために、まずは専門医に相談してみてください。
あなたの膝を救う方法は、手術以外にも必ずあります。一緒に、あなたにとって最善の解決策を見つけていきましょう。
いかがでしたでしょうか。膝の痛みに関する不安が少しでも解消されれば幸いです。もし現在、具体的な治療法でお悩みであれば、現在の症状や過去に受けた治療について詳しくお聞かせいただけますか?あなたに合ったアドバイスをさらに深掘りしてお伝えすることができます。
札幌ひざのセルクリニックでは、患者様の症状に合わせた適切な診断と治療計画のご提案をしております。ひざだけでなく、肩、股関節等の関節、また長引く腰痛などの慢性疼痛の治療も行っております。西18丁目駅徒歩2分、札幌医大目の前にありますので、お気軽に御相談下さい。
院長 川上公誠
(プロフィール)
監修 川上 公誠(整形外科専門医)
札幌ひざのセルクリニック院長
岐阜大学医学部卒業。母が人工関節手術で痛みから解放された経験をきっかけに整形外科医を志し、これまでに人工関節置換術を含む手術を5,000件以上手がけてきました。手術が難しい高齢者や合併症のある方にも寄り添える治療を模索する中で再生医療と出会い、その効果に確信を得て、2024年に「札幌ひざのセルクリニック」を開院。注射のみで改善が期待できるこの先進的な治療を、北海道中に届けたいという想いで、関節に特化した再生医療を提供しています。


各種ご相談やご予約はこちら
- ひざの痛みに関する相談
- セカンドオピニオンの相談
- 再生医療に関する相談
- MRI検査のご予約














