
コラム COLUMN
膝 階段を降りる時の膝の激痛、実は筋肉ではなく軟骨が原因?整形外科医が教える痛みの正体と改善法

駅の階段や自宅の2階から降りる時、膝にズキッと走るような痛みを感じて、思わず手すりを掴んだことはありませんか。 上る時はそれほどでもないのに、降りる時だけが異常に痛い。あるいは、一歩踏み出すたびに膝が抜けるような不安感がある。 私のクリニックを訪れる患者さんの多くが、そんな悩みを抱えていらっしゃいます。
50代、60代と年齢を重ねるにつれて、こうした症状は増えていきます。 最初は「昨日歩きすぎたかな」「筋肉痛かな」と思って様子を見ていても、なかなか良くならない。それどころか、日を追うごとに階段を降りるのが怖くなり、外出そのものが億劫になってしまう方も少なくありません。
実は、階段を降りる時の痛みには、ある特定の原因が隠れていることが多いのです。 今回は、整形外科専門医の視点から、なぜ階段を降りる時に膝が痛むのか、その正体と今日からできる対策について、どこよりもわかりやすくお話ししていきます。
この記事の内容
なぜ階段を降りる時だけ膝が激しく痛むのか
そもそも、なぜ上りよりも降りの方が膝に負担がかかるのでしょうか。 不思議に思うかもしれませんが、これには明確な理由があります。
階段を降りる時、私たちの膝には体重の約3倍から4倍もの衝撃がかかると言われています。 上る時は、自分の体重を上に持ち上げる動作ですが、降りる時は「ドスン」と落ちようとする体重を膝でブレーキをかけながら支えなければなりません。 この「ブレーキをかける」という動作が、膝にとっては非常に過酷な労働なのです。
多くの方は「膝を支える筋肉が足りないから痛いんだ」と考えがちですが、実は筋肉そのものが痛みの直接的な原因であることは意外と少ないのです。
筋肉ではなく、クッションの摩耗が原因かもしれません
階段を降りる時の激痛の正体、その多くは膝の中にあるクッション、つまり「軟骨(なんこつ)」や「半月板(はんげつばん)」のトラブルです。
膝の関節は、太ももの骨とすねの骨が合わさる場所にあります。その表面を覆っているのが軟骨で、骨同士が直接ぶつからないようにツルツルとしたクッションの役割を果たしています。 しかし、長年の使用や加齢によって、この軟骨が少しずつ擦り減ったり、毛羽立ったりしてきます。
軟骨自体には神経が通っていないため、少し擦り減ったくらいでは痛みを感じません。 ところが、軟骨の破片が関節の中に散らばると、関節を包んでいる膜(滑膜)を刺激して炎症を起こします。これが、あのズキッとする痛みの引き金になるのです。
また、階段を降りる時の強い衝撃によって、すり減った骨同士がごくわずかに干渉し合うこともあります。 これが「変形性膝関節症(へんけいせいしざかんせつしょう)」と呼ばれる状態の始まりであることが多いのです。

膝の痛みを感じる場面とその背景
膝のトラブルは、階段以外にもさまざまな場面でサインを出しています。 ご自身の生活の中で、以下のような心当たりはありませんか。
- 動き始めの違和感 椅子から立ち上がろうとした時や、朝起きて最初の一歩を踏み出した時に、膝がこわばるような感じがする。
- 正座がしにくくなる 膝を深く曲げようとすると、膝の裏が突っ張るような感じがしたり、痛みで最後まで曲げられなくなったりする。
- 膝に水が溜まる 膝全体が腫れぼったい感じがしたり、熱を持ったりする。これは関節内で炎症が起きている証拠です。
こうした症状がある場合、膝の中の環境が少しずつ変化している可能性があります。 「まだ歩けるから大丈夫」と放置してしまうと、少しずつ軟骨の減少が進み、最終的には安静にしていても痛むようになってしまうこともあるため、早めのケアが大切です。
ヒアルロン酸注射だけでは根本解決にならない理由
膝が痛くて整形外科を受診すると、多くの場合「ヒアルロン酸の注射」を勧められます。 確かに関節の滑りを良くする効果は期待できますが、私個人としては、これだけで完治を目指すのは難しいと考えています。
ヒアルロン酸注射は、いわば「機械の油差し」のようなものです。 一時的に動きをスムーズにしたり、痛みを和らげたりする効果はありますが、擦り減ってしまった軟骨そのものを再生させたり、膝にかかっている物理的な負担をゼロにしたりするわけではありません。
何度も注射を打っているうちに「だんだん効かなくなってきた」と感じる方が多いのも、そのためです。 注射を打って一時的に痛みが引いたとしても、歩き方や生活習慣が変わらなければ、またすぐに膝のクッションは削られてしまいます。 大切なのは、痛みを抑えながらも「膝への負担を減らす体づくり」を同時に進めることなのです。
今日から取り組める膝の保護と対策
では、具体的にどうすれば階段の痛みを和らげ、膝を長持ちさせることができるのでしょうか。 クリニックでもお伝えしている、日常でできる工夫をご紹介します。
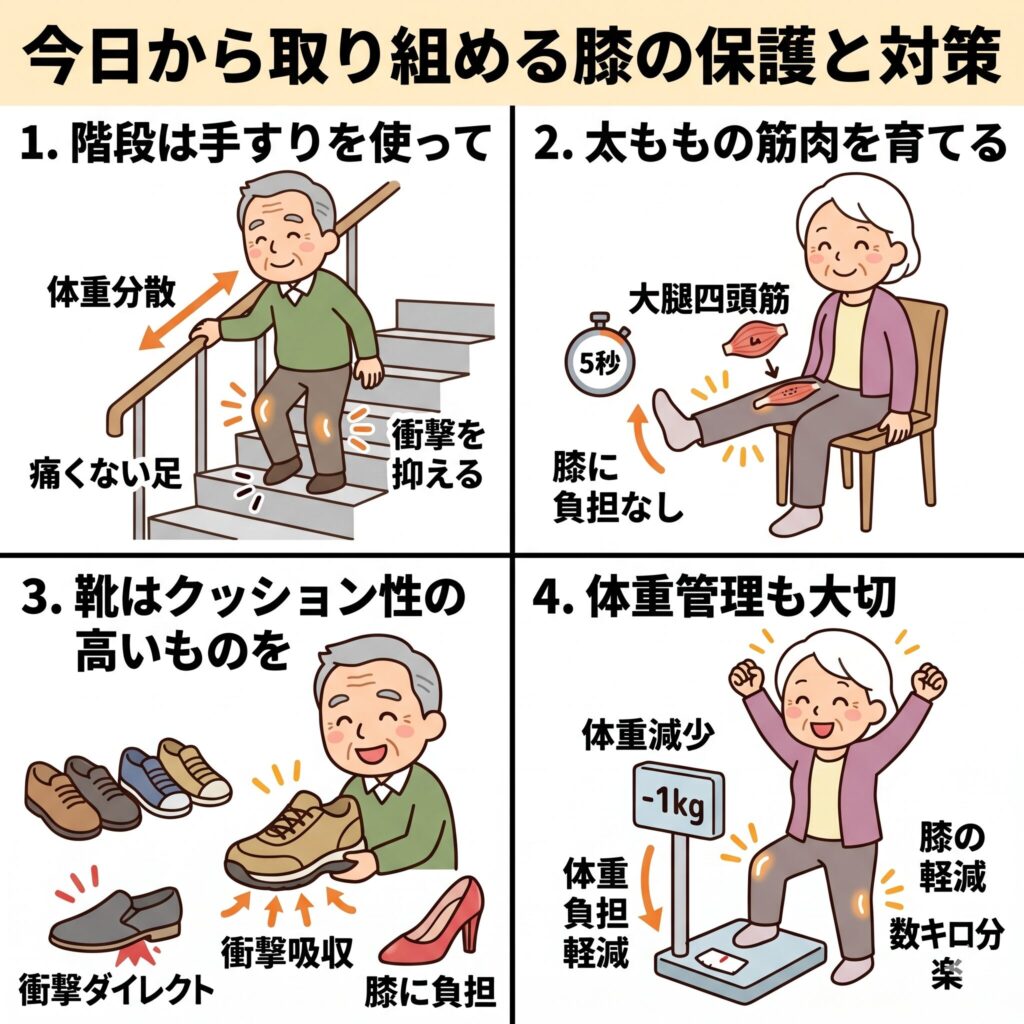
階段の降り方を工夫する
まず、今すぐできるのが階段の降り方を変えることです。 痛む方の足を先に降ろすのではなく、「痛くない方の足」から一歩ずつ降りるようにしてみてください。 一段につき両足を揃えるようにしてゆっくり降りるだけでも、膝への衝撃は劇的に抑えられます。 また、手すりがある場合は必ず使い、腕の力で体重を分散させることも非常に有効です。
膝を支える筋肉を「育てる」
筋肉を鍛えることは、膝を守るための最強の防具を手に入れることと同じです。 特に重要なのが、太ももの前側にある「大腿四頭筋(だいたいしとうきん)」です。 この筋肉は、階段を降りる時の天然のブレーキとして機能します。
無理なスクワットは膝を痛める原因になるので、まずは座ったままできる運動がおすすめです。 椅子に座って、片方の膝をゆっくり真っ直ぐ伸ばし、足首を手前に曲げた状態で5秒間キープします。これを左右10回ずつ繰り返すだけで、膝への負担をかけずに筋肉を刺激できます。
靴選びを見直す
意外と見落としがちなのが靴です。 底が硬すぎる靴や、踵が高い靴は、膝への衝撃をダイレクトに伝えてしまいます。 クッション性の高いウォーキングシューズを選んだり、衝撃を吸収するインソール(中敷き)を活用したりすることで、歩行時の膝へのダメージを軽減できます。
体重管理も重要な治療のひとつ
膝にかかる負担は体重の数倍ですから、体重が1キロ減るだけでも、膝にとっては数キロ分の負担軽減になります。 急激なダイエットは必要ありませんが、膝への負担を減らすという目的意識を持つだけでも、日々の食事や活動量への意識が変わるはずです。
整形外科での治療の進め方
もし痛みが長引く場合は、一度専門医の診断を受けることをお勧めします。 レントゲンやMRI検査を行うことで、軟骨がどの程度残っているのか、半月板に傷がないかなど、現在の自分の膝の状態を正確に知ることができます。
基本的には、お薬やリハビリ、装具(サポーターやインソール)を用いた「保存療法」からスタートします。 「手術が必要と言われたらどうしよう」と不安になる方もいらっしゃるかもしれませんが、最近では手術以外にも、自分自身の治癒力を利用した新しい治療の選択肢も増えています。
まずは正しく病状を把握し、自分に合ったペースで治療を組み立てていくことが、将来も元気に歩き続けるための近道です。
よくある質問・誤解への回答
膝の痛みに関して、患者さんからよくいただく質問にお答えします。
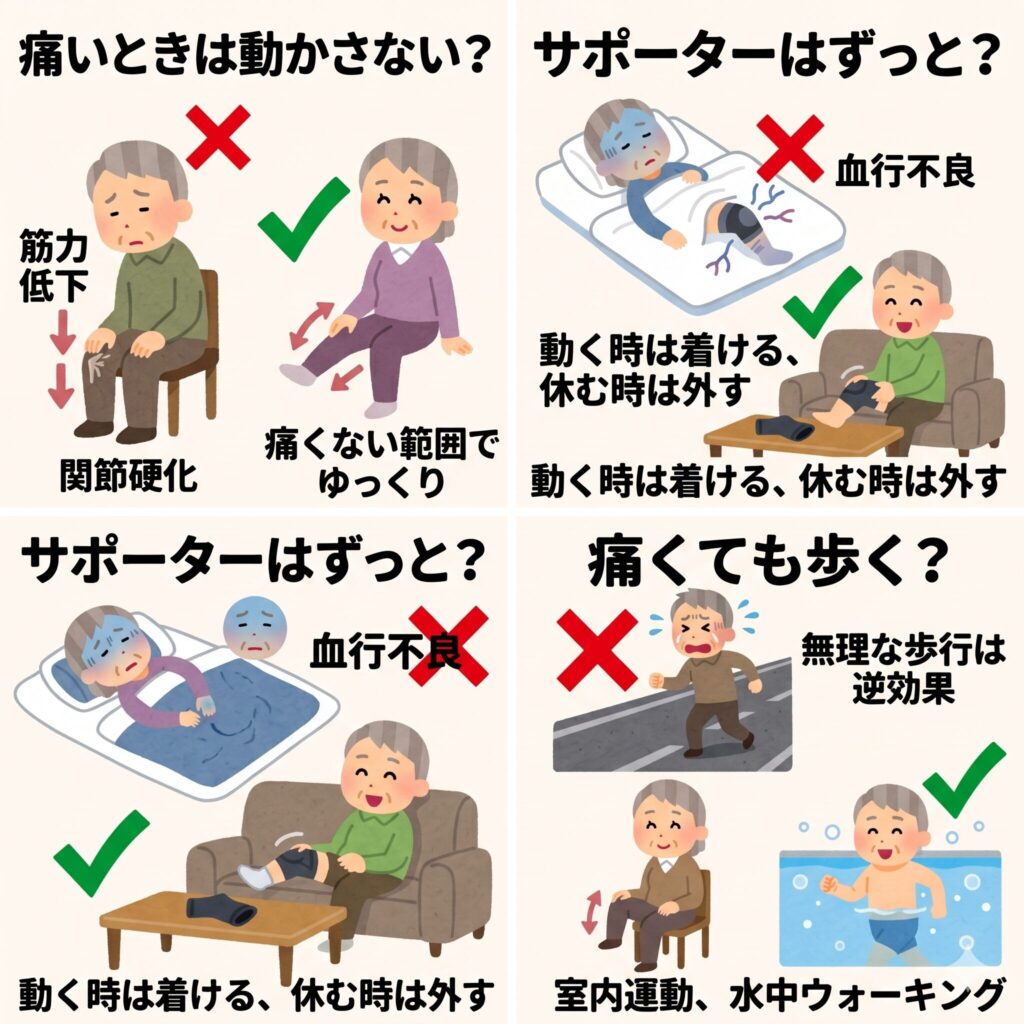
膝が痛いときは、安静にして動かさないほうがいいですか?
急な怪我や、熱を持って激しく腫れている時期(急性期)は安静が必要ですが、それ以外の場合は、適度に動かすことが推奨されます。 ずっと動かさずにいると、膝を支える筋肉が衰え、関節自体も硬くなってしまいます。 そうなると、いざ動こうとした時にさらに痛みが強くなるという悪循環に陥ります。 「痛みのない範囲で、ゆっくり動かす」ことが、膝の健康を保つ秘訣です。
膝のサポーターはずっと着けていても大丈夫ですか?
サポーターは膝のグラつきを抑え、安心感を与えてくれる便利な道具です。 外出時や階段の上り下りなど、負担がかかる場面で使うのは非常に効果的です。 ただし、一日中、寝ている時まで着けてしまうと、血行が悪くなったり、筋肉がサポーターに頼り切ってしまったりすることがあります。 「動く時は着ける、休む時は外す」というメリハリをつけた使い方が理想的です。
ウォーキングは膝に良いと聞きますが、痛くても歩くべきですか?
健康のために歩くことは素晴らしいですが、膝に強い痛みがある時に無理をして歩くのは逆効果です。 まずは膝への負担が少ない室内でのストレッチや筋力トレーニングから始め、痛みが落ち着いてから短い距離のウォーキングに移行しましょう。 また、アスファルトの上よりも、土の上やクッション性の高いランニングコースを歩くほうが膝には優しいです。プールでの水中ウォーキングも、浮力によって膝への負担が激減するため非常におすすめです。
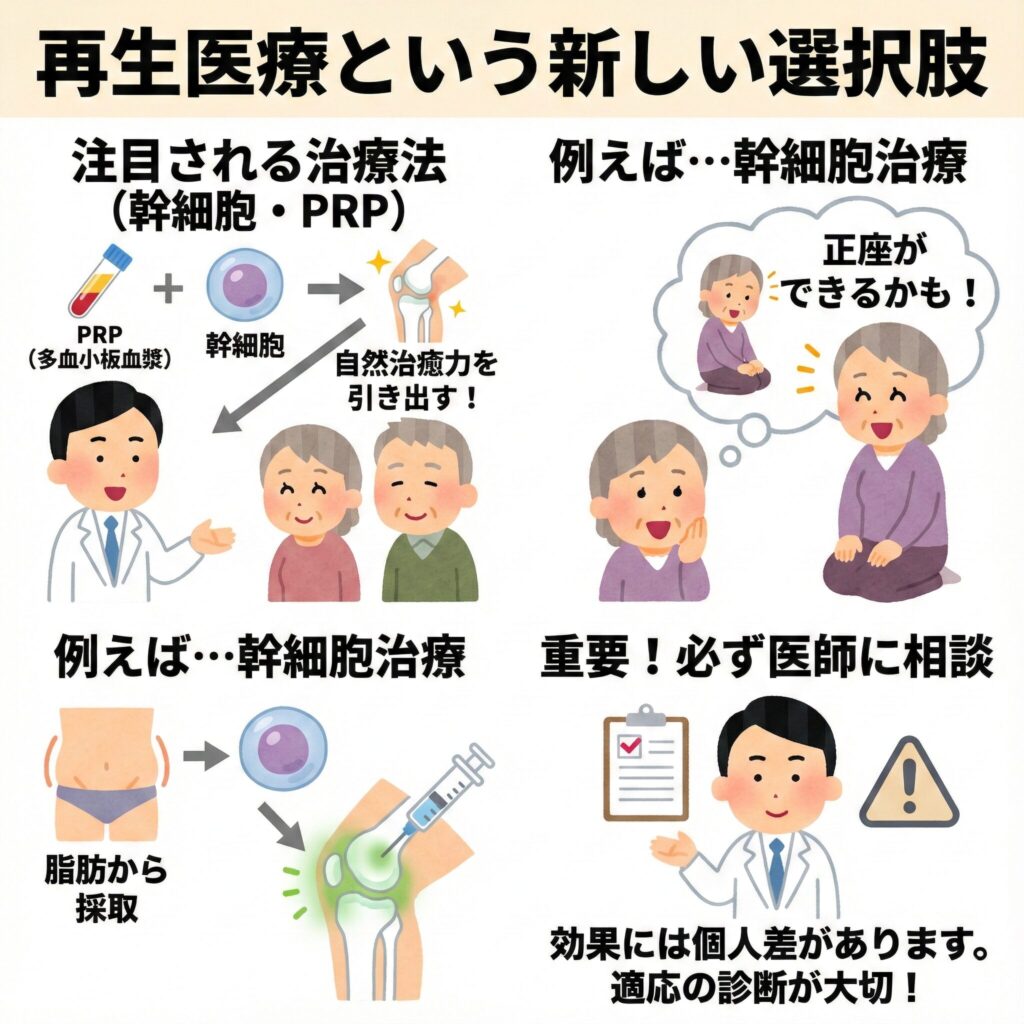
再生医療という新しい選択肢
近年では、従来の治療に加えて再生医療という新しい選択肢も登場しています。特に、幹細胞治療やPRP(多血小板血漿)治療といった方法は、体の自然治癒力を引き出して関節の修復を促す治療法として注目されています。
例えば、脂肪から採取した幹細胞を関節に注入する治療では、変性した軟骨の修復や再生が期待できます。これにより、「もう正座はできないかも…」とあきらめていた方が、再び正座ができるようになったケースもあります。
ただし、再生医療はすべての症例に効果があるわけではないため、適応の有無をしっかり診断してもらうことが重要です。
「年齢のせい」と諦めないでください
階段を降りる時の痛みは、体が発している「少し休んで、ケアしてほしい」というサインです。 「もう歳だから仕方ない」「一生この痛みと付き合っていくしかない」と、大好きな旅行や趣味を諦めてしまうのは、あまりにももったいないことです。
現代の医学では、膝の痛みを改善し、進行を遅らせるための方法がたくさんあります。 生活習慣のちょっとした工夫や、適切なリハビリ、そして必要に応じた専門的なケアを組み合わせることで、再び軽やかな足取りで階段を降りられるようになる方はたくさんいらっしゃいます。
膝の健康を守ることは、あなたの人生の質(QOL)を守ることに直結します。 一人で悩まず、まずは一歩、専門家へ相談するという勇気を持ってみてください。 あなたの膝が、これから先もあなたを素敵な場所へ連れて行ってくれるよう、私たち医療従事者は全力でサポートいたします。
これからの毎日を、もっと自由に、もっとアクティブに。 あなたの膝には、まだまだその力が眠っています。諦めずに、一緒に健やかな歩みを取り戻していきましょう。
札幌ひざのセルクリニックでは、患者様の症状に合わせた適切な診断と治療計画のご提案をしております。ひざだけでなく、肩、股関節等の関節、また長引く腰痛などの慢性疼痛の治療も行っております。西18丁目駅徒歩2分、札幌医大目の前にありますので、お気軽に御相談下さい。
院長 川上公誠
(プロフィール)
監修 川上 公誠(整形外科専門医)
札幌ひざのセルクリニック院長
岐阜大学医学部卒業。母が人工関節手術で痛みから解放された経験をきっかけに整形外科医を志し、これまでに人工関節置換術を含む手術を5,000件以上手がけてきました。手術が難しい高齢者や合併症のある方にも寄り添える治療を模索する中で再生医療と出会い、その効果に確信を得て、2024年に「札幌ひざのセルクリニック」を開院。注射のみで改善が期待できるこの先進的な治療を、北海道中に届けたいという想いで、関節に特化した再生医療を提供しています。


各種ご相談やご予約はこちら
- ひざの痛みに関する相談
- セカンドオピニオンの相談
- 再生医療に関する相談
- MRI検査のご予約














