コラム COLUMN
膝 末期の変形性膝関節症でも諦めない!手術を回避し膝の痛みを劇的に変える保存療法とセルフケアを専門医が解説

階段の上り下りで膝がズキッと痛む、正座ができなくなった、歩き始めが特に辛い。そんな悩みを抱えながら病院へ行き、レントゲン写真を見せられながら「あなたの膝はもう末期です。軟骨がすり減って骨同士がぶつかっているので、手術を考えましょう」と言われたら、誰だって目の前が真っ暗になってしまいますよね。
私のクリニックにも、そのような絶望的な気持ちで来院される患者さんがたくさんいらっしゃいます。 「もう二度と旅行には行けないのではないか」 「このまま歩けなくなって、家族に迷惑をかけるのではないか」 そんな風に将来を不安に思うお気持ち、本当によくわかります。
しかし、整形外科の専門医として、そして日々多くの膝の悩みと向き合う医師として、最初にお伝えしたいことがあります。それは、レントゲン上で末期と診断されたからといって、必ずしも今すぐ手術をしなければならないわけではない、ということです。
画像診断で軟骨が減っていたとしても、適切なケアや体の使い方の見直し、そして筋力を整えることで、痛みとうまく付き合い、元気に歩き続ける道は残されています。この記事では、末期の変形性膝関節症に悩む皆さんが、手術以外の選択肢でどのように痛みを劇的に変えていけるのか、その具体的な方法をやさしく解説していきます。
この記事の内容
変形性膝関節症の末期とはどのような状態か
まずは、膝の中で何が起きているのかを正しく知ることから始めましょう。
膝の関節は、太ももの骨(大腿骨)とすねの骨(脛骨)が組み合わさってできています。その表面を覆い、クッションの役割を果たしているのが軟骨です。変形性膝関節症は、長年の使用や加齢によってこの軟骨が少しずつ摩耗し、関節内に炎症が起きる病気です。
医学的に末期と呼ばれるのは、この軟骨がほとんど消失してしまい、骨と骨が直接触れ合っている状態を指します。レントゲンで見ると、関節の隙間が完全になくなり、骨の端がトゲのように尖っていたり(骨棘)、骨自体の形が変形していたりするのがわかります。
しかし、ここで知っておいていただきたい重要な事実があります。それは、レントゲン上の見た目の悪さと、実際の痛みの強さは必ずしも一致しないということです。 軟骨には神経が通っていません。つまり、軟骨が減ること自体が直接の痛みの原因ではないのです。
では、なぜあんなに痛むのでしょうか。 主な原因は、関節を包んでいる膜(滑膜)の炎症や、膝を支える筋肉のこわばり、そして膝をかばうことで生じる周囲の組織への過度な負担です。これらを適切にケアすることで、軟骨がなくても痛みを和らげることができるのです。
どんなときに痛む?末期ならではの困りごと
末期の状態になると、日常生活の中で以下のような場面に直面することが増えてきます。
- 朝、布団から起き上がって最初の一歩が踏み出しにくい
- 椅子から立ち上がる瞬間に、膝の内側に鋭い痛みが走る
- 階段を下りるのが怖くなり、一段ずつ両足を揃えないと進めない
- 膝が完全に伸びきらず、歩くときに腰や反対側の足にも疲れが出る
- 買い物などで少し長く歩くと、膝が熱を持って腫れたような感じがする
特に50代から80代の方にとって、こうした症状は外出を億劫にさせ、社会的な交流を減らしてしまう要因になります。しかし、「痛いから動かない」という選択は、実は一番の危険信号です。動かないことで筋肉が痩せ細り、関節を支える力が弱まると、さらに痛みが増すという負のループに陥ってしまいます。
このループをどこかで断ち切り、膝を動かせる状態に整えていくことが、治療の最大の目的となります。

手術の前に徹底したい保存療法(手術をしない治療法)
病院で手術を勧められたとしても、まずは保存療法を徹底的に行う価値があります。ここでは、注射に頼りすぎず、ご自身の体の機能を最大限に引き出す方法を中心にご紹介します。
膝を支える「天然のサポーター」大腿四頭筋を育てる
私が患者さんに一番最初にお話しするのが、運動療法の重要性です。膝の関節を支えているのは、太ももの前側にある「大腿四頭筋(だいたいしとうきん)」という大きな筋肉です。
末期の方は、膝の痛みから逃れるために知らず知らずのうちにこの筋肉を使わない歩き方をしています。その結果、筋肉が細くなり、膝への衝撃がダイレクトに骨に伝わってしまうのです。
自宅でできる簡単な運動として、足上げ運動(SLR運動)をお勧めします。 仰向けに寝て、片方の膝を立てます。もう片方の足を伸ばしたまま、床から20センチほどゆっくり持ち上げます。そこで5秒間キープして、ゆっくり下ろします。これを左右10回ずつ、朝晩行うだけで、膝の安定感は驚くほど変わります。 筋肉は、何歳からでも鍛えることができます。自分の筋肉という天然のサポーターを強くすることが、最高の治療法なのです。
重力を味方につける体重管理
耳の痛い話かもしれませんが、体重管理は非常に効果的な治療です。 歩行時に膝にかかる負担は、体重の約3倍から5倍と言われています。つまり、もし体重が3キロ減れば、膝への負担は10キロから15キロも軽くなる計算になります。
重いリュックを背負って歩いているのを想像してみてください。そのリュックを少し軽くするだけで、足取りが軽くなるのは当然ですよね。無理な食事制限をする必要はありません。間食を少し控えたり、よく噛んで食べたりすることから始めて、数キロの減量を目指すだけで、膝の痛みは劇的に変わることがあります。
靴とインソール(足底板)の工夫
末期になると、多くの方が膝が外側に開くO脚の状態になります。すると、体重が関節の内側に集中し、痛みが悪化します。 これを防ぐために、靴の中に外側が高くなった専用のインソールを入れる治療があります。これにより、体重のかかる軸を少し外側にずらし、痛んでいる内側の負担を逃がすことができます。
また、底が薄くて硬い靴は膝への衝撃を強めます。クッション性の高いウォーキングシューズを選び、かかとがしっかりホールドされるものを選ぶだけでも、歩く際の安心感が違ってきます。

日常生活で意識したいセルフケアのポイント
クリニックでの治療と同じくらい大切なのが、24時間の生活の中での工夫です。
まず意識していただきたいのは、膝を冷やさないことです。 炎症が起きて熱を持っているときは一時的に冷やすのが正解ですが、慢性的な痛みの場合は、温めることで血行を良くし、筋肉の緊張をほぐすことが優先されます。夏場でも冷房の風が直接当たらないようにサポーターやレッグウォーマーを活用し、お風呂ではゆっくりと湯船に浸かって膝を癒してあげてください。
次に、家の中の環境を整えることです。 床に座る生活(和式)は、立ち上がるときに膝に猛烈な負担をかけます。可能な限り、椅子とテーブルの生活(洋式)に切り替えましょう。トイレも和式であれば洋式に変更するか、補高便座などを利用して、膝を深く曲げすぎない工夫をすることが大切です。
そして、歩き方の意識を変えることも有効です。 痛い方をかばって引きずるように歩くのではなく、歩幅を少し狭くして、一歩一歩しっかりと地面を踏みしめるように意識してみてください。視線を少し上げるだけでも、姿勢が整い、膝への負担が分散されます。
よくある質問・誤解への回答
診察室でよくいただく質問をまとめました。これらを知ることで、膝に対する正しい向き合い方が見えてくるはずです。
Q1. 痛みがあるときは、やはり無理に動かさない方がいいのでしょうか?
A. 激しい痛みや腫れがあるときは安静が必要ですが、全く動かさないのは逆効果です。 「安静は毒」という言葉もあるほどで、動かさないことで関節が固まり、周囲の筋肉も衰えてしまいます。大切なのは、痛みを10段階で表したときに、3から4程度の「少し痛むけれど心地よい」と感じる範囲で、ゆっくりと動かすことです。水中ウォーキングや、負荷の少ないエアロバイクなども、膝への負担を抑えながら運動できるので非常にお勧めです。
Q2. ヒアルロン酸注射を打ち続ければ、いつか軟骨は戻りますか?
A. いいえ、軟骨は再生しません。 ヒアルロン酸はあくまで一時的に痛みを和らげるためのものです。痛みが取れたからといって「治った」と過信して動かしすぎると、かえって変形を加速させるリスクがあります。漫然と打ち続けるのではなく、根本的な筋力強化や生活の見直しを並行することが不可欠です。
Q3. 手術を勧められましたが、決断する基準はどこにありますか?
A. 手術を検討する最大の基準は、レントゲンの画像ではなく「生活の質」にあります。 保存療法を数ヶ月続けても、痛みのために夜も眠れない、外出が全くできない、好きなことが何一つできないといった状態が続き、ご本人が「このままの生活は耐えられない」と感じたときが、手術を考える一つのタイミングです。逆に言えば、末期であっても、工夫次第で買い物に行けたり、家事ができたりするのであれば、急いで手術をする必要はありません。まずは保存療法でどこまで改善できるか、一緒に見極めていきましょう。
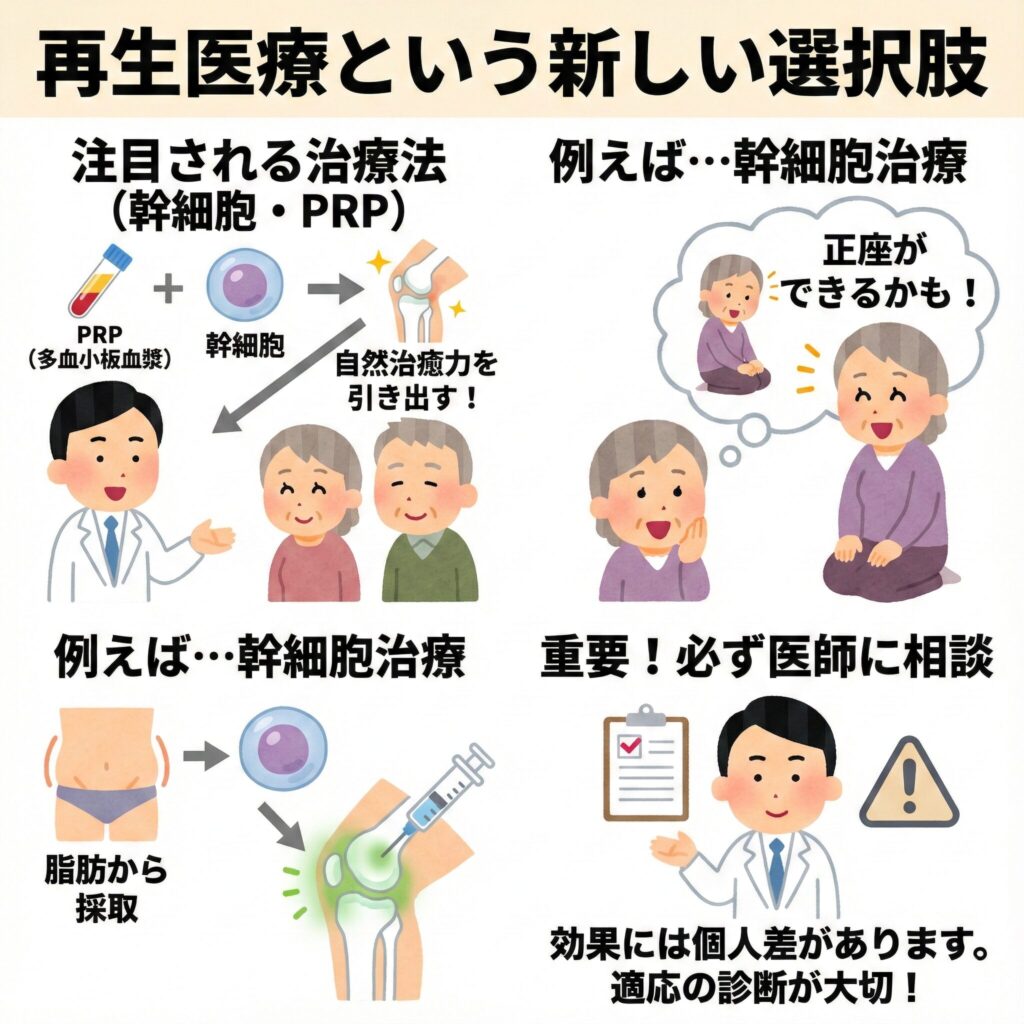
再生医療という新しい選択肢
近年では、従来の治療に加えて再生医療という新しい選択肢も登場しています。特に、幹細胞治療やPRP(多血小板血漿)治療といった方法は、体の自然治癒力を引き出して関節の修復を促す治療法として注目されています。
例えば、脂肪から採取した幹細胞を関節に注入する治療では、変性した軟骨の修復や再生が期待できます。これにより、「もう正座はできないかも…」とあきらめていた方が、再び正座ができるようになったケースもあります。
ただし、再生医療はすべての症例に効果があるわけではないため、適応の有無をしっかり診断してもらうことが重要です。
まとめ:年齢のせいと諦めないでください
変形性膝関節症の末期と向き合うのは、とても勇気がいることです。長引く痛みは、体だけでなく心までも疲れさせてしまいますよね。
でも、どうか「もう年だから」「末期だと言われたから」と諦めないでください。 膝の痛みは、あなたの体が発している「今の使い方を変えてほしい」というサインです。そのサインを無視せず、適切な運動を取り入れ、生活環境を整え、少しずつ筋肉を育んでいけば、体は必ず応えてくれます。
一歩踏み出すのは大変かもしれませんが、今日から始める小さなストレッチや、体重への少しの配慮が、数ヶ月後のあなたの笑顔を作ります。杖を使ってもいい、ゆっくりでもいい。自分の足で一歩ずつ進んでいく喜びを、もう一度取り戻しましょう。
私たちは、あなたが「諦めなくてよかった」と思える日まで、精一杯サポートさせていただきます。もし不安なことがあれば、いつでも専門医の門を叩いてくださいね。
札幌ひざのセルクリニックでは、患者様の症状に合わせた適切な診断と治療計画のご提案をしております。ひざだけでなく、肩、股関節等の関節、また長引く腰痛などの慢性疼痛の治療も行っております。西18丁目駅徒歩2分、札幌医大目の前にありますので、お気軽に御相談下さい。
院長 川上公誠
(プロフィール)
監修 川上 公誠(整形外科専門医)
札幌ひざのセルクリニック院長
岐阜大学医学部卒業。母が人工関節手術で痛みから解放された経験をきっかけに整形外科医を志し、これまでに人工関節置換術を含む手術を5,000件以上手がけてきました。手術が難しい高齢者や合併症のある方にも寄り添える治療を模索する中で再生医療と出会い、その効果に確信を得て、2024年に「札幌ひざのセルクリニック」を開院。注射のみで改善が期待できるこの先進的な治療を、北海道中に届けたいという想いで、関節に特化した再生医療を提供しています。


各種ご相談やご予約はこちら
- ひざの痛みに関する相談
- セカンドオピニオンの相談
- 再生医療に関する相談
- MRI検査のご予約